抗酸菌症について
結核
結核は結核菌によって引き起こされる感染症です。結核菌は主に肺を侵しますが、肺以外にもさまざまな臓器に病変を作ることがあります。結核は人から人へと空気感染によって広がります。
感染を受けてもすぐには発病せずに潜在性感染状態になる場合が多いのですが、そこで結核菌が封じ込められなければ発病して、咳、痰、喀血、胸痛、倦怠感、体重減少、発熱、盗汗などの症状が現れるようになります。感染をさらに広げないためにも、早期に症状の有無に関わらず、何らかの方法で感染発病者を発見し、治療することが肝要です。
発病診断には結核菌の存在を証明することが基本です。発病を疑うきっかけとして、胸部X線検査の重要性についても再認識されています。治療を完遂し、再発を防ぐためには、複数の抗結核薬を組み合わせつつ、副作用に気をつけながら、一定期間、規則正しく服用し続ける必要があります。
最近、注射薬に頼らず、服薬期間が短縮できる新しい治療薬も開発されています。しかし、アジア・アフリカの高蔓延国では結核罹患率がなかなか低下せず、国によってはHIV感染の合併が深刻で、治療の中断や不完全な治療に基づく薬剤耐性菌の増加と広がりは世界規模で大きな問題となっています。
そのような国々では、乳児期にBCGワクチンが接種されますが、予防効果は成人では不十分とされています。さらにここ数年のCOVID-19のパンデミックによって結核対策には大きな遅れが生じています。結核根絶へ向けて、診断、治療、予防のそれぞれのフェーズに有効な新規ツールの研究開発が求められます。
(文責・慶長直人)
ハンセン病
ハンセン病は、抗酸菌であるらい菌の感染で起こる、肉芽腫を伴う慢性感染症である。らい菌は長い倍化時間(約12日)をもち、至適発育温度が30-32℃であるという特性から、主として皮膚と末梢神経、眼、上気道粘膜に肉芽種病変を形成する。すなわち、ハンセン病は、皮膚と末梢神経の進行性病変により、外見の変化、麻痺、知覚障害等が生じることから、人類史上、ハンセン病はどの地域においても、どの時代においても、常に偏見と差別の対象であった。
1940年代のスルフォン剤の開発、1960年代のリファンピシンとクロファジミンの有効性確認、1980年代に導入されたmultidrug therapy (MDT)により、ハンセン病は真の意味で完治可能な疾患となった。現在、我が国の新規患者は外国出生者にほぼ限られているほどに激減しているが、しかし、ここ十数年新規患者数は下げ止まっている。世界では、インド、ブラジル、インドネシアを中心に、年間20万人程度の新規患者が認められる。らい菌の培養は未だ成功しておらず、治療中に生じるアレルギー応答であるらい反応による障害の予防が困難であるなど、ハンセン病は、依然として対応すべき課題が残されている感染症である。
(文責・阿戸 学)
非結核性抗酸菌症(NTM)
and the urgent health concern
in Asia
NTM症は結核菌群・らい菌以外の抗酸菌による感染症であり、主に中高年以降の女性や既存肺疾患のある患者に難治性の慢性進行性呼吸器感染症を引き起こします。
NTMは土壌や水道水などの環境に常在する細菌であり、近年報告される菌種は増加しています。M. aviumとM. intracellulareを合わせて、M. avium complex(MAC)と呼びMACだけで本邦の肺NTM症の原因菌の約9割を占めます。その他にはM. kansasiiや近年増加しているM. abscessusが臨床上問題となります。
非結核性抗酸菌症の症状としては咳嗽や喀痰、進行した場合は息切れがみられますが、症状がなく健康診断の胸部異常陰影で指摘されることも多いです。
胸部CT画像で特徴的なのが、中葉や舌区を中心とした小葉中心性の小粒状影に加え、気管支拡張所見、無気肺の所見であります。この病型を結節・気管支拡張型(Nodular bronchiectatic type:NB型)と呼びます。一方、肺気腫や陳旧性肺結核などの既存の肺病変に感染し空洞を呈する病型を線維化空洞型(Fibrocavitary type:FC型)と呼びます。FC型は喫煙歴のある男性に多く、NB型は既往症のないやせ型の中年女性に多いという特徴があります。
治療薬はクラリスロマイシン(CAM)をキードラッグにエタンブトール(EB)、リファンピシン(RFP)の3剤治療が基本となります。また空洞病変を伴う場合や気管支拡張が高度な場合、6か月の標準的な治療にかかわらず喀痰培養の陰性化しない場合にはアミカシン(AMK)の静脈投与が推奨されます。AMKを外来で投与する場合は週3回の隔日投与とし、最長半年をメドとします。
疫学について、日本での肺NTM症の罹患率は年々高くなってきています(図1)。具体的には、2007年には10万人中5.6人だったのが、2014年には10万人中14.7人になっています。7年で約2.6倍になり、ついに結核の罹患率を抜いています。ここから、肺NTM症が現在いかに重要な疾患になっているかが分かります。

図1. 日本における肺NTM症と結核の罹患率の推移 (Namkoong, Ho et al. (2016). Epidemiology of Pulmonary Nontuberculous Mycobacterial Disease, Japan. 22(6).)
一方で、ほとんどの国では肺NTM症の罹患率は推定されていません(図2)。現状としては、結核と似ているために、本来NTM症であるものが結核と診断されている場合があります。また、ラボへのアクセスがないことから、必要な検査をできないために、NTMの診療自体が行われていない場合もあると考えられます。そこで、実際に肺NTM症の患者数がどれほどいるのかなど、NTMの実態を把握することが喫緊の課題となっています。
(文責・南宮湖)
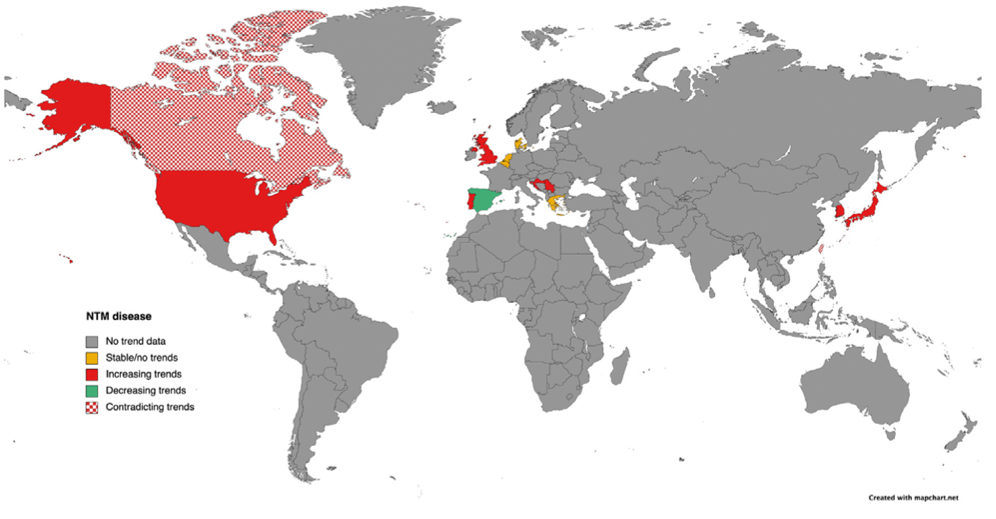
図2. NTM感染についての疫学調査が行われている国 (Dahl, V. N., Mølhave, M., Fløe, A., van Ingen, J., Schön, T., Lillebaek, T., ... & Wejse, C. (2022). Global trends of pulmonary infections with nontuberculous mycobacteria: a systematic review. International Journal of Infectious Diseases, 125, 120-131.)